UNA PAGINA PENSADA PARA LOS ESTUDIANTES DE MEDICINA, QUE DESEEN COMPARTIR INFORMACION, PENSAMIENTOS, COMENTAR CASOS CLINICOS, DEBATIR SOBRE UN TEMA O ARTICULO. ES UN BLOG DONDE REUNE TEMAS DE GRAN INTERES EN MEDICINA, RECOPILANDO INFORMACION DE DIFERENTES FUENTES.
sábado, 8 de diciembre de 2012
miércoles, 21 de noviembre de 2012
Hipomelanosis
Hipomelanosis de Ito. La hipomelanosis de Ito, inicialmente descrita por Ito en 1952, constituye la tercera enfermedad más frecuente entre los síndromes neurocutáneos, solamente superada por la neurofibromatosis de tipo I y la esclerosis tuberosa.[1]
Es una rara anomalía congénita que causa parches inusuales de piel clara (hipopigmentada) y posibles problemas neurológicos y esqueléticos.
Descripción
Se trata de un síndrome que afecta a la piel y en muchos de los casos al sistema nervioso, presentando manchas con poco pigmento distribuidas en el cuerpo y con frecuencia manifestaciones neurológicas como crisis convulsivas, retraso mental, entre otras.
Causas y síntomas
La causa se desconoce. Es dos veces más común en las niñas que en los niños. Dentro de los síntomas se encuentran:
- Ojos bizcos (estrabismo).
- Problemas auditivos.
- Aumento del vello corporal (hirsutismo).
- Escoliosis.
- Convulsiones.
- Parches con franjas en forma de remolino o con aspecto de mota en brazos, piernas y la parte media del cuerpo.
- Grados variables de retardo.
Mecanismos
La hipomelanosis de Ito continúa bajo estudio, siendo la mayoría de los casos de presentación esporádica (sin antecedentes de laenfermedad en la familia anteriores al caso). Menos del 3% de los casos siguen un patrón de herencia autosómica dominante, en estos casos con uno de los padres afectado, las posibilidades de heredar la enfermedad a los hijos son del 50% por cada embarazo.
Los rasgos físicos suelen ser muy similares en una misma familia, aunque la gravedad de cada caso puede ser variable. Siendo en su mayoría de presencia esporádica, su posibilidad de recurrencia en otros embarazos resulta baja, aunque deberá de someterse a estudiogenético a la familia para un pronóstico familiar individual. Su presencia es más frecuente en mujeres, presentándose en 5 mujeres por cada 2 hombres.
Signos
Se presentan de forma progresiva manchas hipocrómicas (disminuidas de tonalidad) que suelen formar líneas o remolinos, a uno o ambos lados del cuerpo. Suelen presentarse más frecuentemente en el tronco y en las áreas de flexión de las extremidades. Las manchas no rebasan la línea media del cuerpo, se presentan desde el nacimiento y existe una tendencia al restablecimiento de la pigmentación normal en muchos de los casos. Las manchas respetan el cráneo, palmas de las manos y plantas de los pies y mucosas.
Hasta el 76% de estos pacientes presentan manifestaciones adicionales a aquellas de piel, como son:
- Sistema Nervioso: el 50% de los casos presentan retraso mental (en grados variables), existen crisis convulsivas en 25% de los casos, puede existir atrofia cerebral en 12% de los casos. Hasta 11% de los casos se han reportado con autismo.
- Ojos: aumento de la separación entre los ojos hasta en 10% de los casos, movimientos oculares rápidos de forma involuntaria, atrofia ycoloboma (orificios, fisuras o hendiduras en el iris), heterocromía del iris (ojos con color distinto entre sí), estrabismo.
- Huesos: Cifosis (curvatura hacia afuera de la columna vertebral), Escoliosis (curvatura hacia un lado de la columna vertebral, en 8% de los casos.
- Dientes: dientes de forma cónica, ausencia de algunos dientes, dientes de tamaño pequeño, defectos del esmalte dental.
Otras manifestaciones menos comunes
- Corazón: defectos congénitos como comunicación interventricular o comunicación interauricular, corazón de tamaño aumentado, etc.
- Genitales: Hipospadias (malformación en varones en la que el orificio de la uretra no se encuentra en la punta del pene sino en su parte inferior), criptorquidia(testículos no descendidos).
- Otras complicaciones médicas: ausencia de un riñón, hígado aumentado de tamaño, colonaumentado de tamaño, hernia umbilical, hernia inguinal.
Hasta 38% de estos pacientes presentan otros problemas adicionales de piel, como son manchas color café con leche, mancha azulmongólica, cambios de coloración del pelo, alopecia difusa (pérdida de cabello progresiva).
Diagnóstico
El diagnóstico se realiza bajo la revisión de un clínico experto, quien valorará la historia clínica del paciente desde el nacimiento y los antecedentes familiares, en conjunto con la exploración física del paciente. Existen varias pruebas que se pueden realizar para valorar las lesiones de la piel, como es la observación bajo la luz de la lámpara de Wood, que ayuda a delimitar las lesiones bajo la luz, al observarse fluorescentes.
El test del sudor, al pintar el cuerpo con una solución con iodo al 1,5% provocará sudoración, la cual no se presentará en las zonas en las que no hay manchas hipocrómicas. La realización de biopsia de piel no es completamente específica para la enfermedad, sin embargo será de utilidad para diferenciarla de otras enfermedades de la piel con manifestaciones similares.
Es de gran importancia el estudio neurológico de los pacientes, dado el gran porcentaje que presenta este tipo de afecciones. Algunos de los estudios más importantes son:
- Electroencefalograma: permite el estudio de las crisis convulsivas, determinando la zona afectada.
- Resonancia Magnética Nuclear de Cráneo: para visualización de alteraciones como atrofia y cambios en la sustancia blanca, entre otras.
- Exámenes oftalmológicos: permitirán la detección oportuna de anormalidades en la visión y anatomía de los ojos.
- Es importante el manejo interdisciplinario de cada paciente en base a las necesidades individuales del caso, ya que los pacientes con malformaciones cardiacas, genitales, renales, etc., deberán de recibir un manejo en cada una de dichas especialidades médicas.
Diagnóstico diferencial
La hipomelanosis de Ito deberá de diferenciarse en la clínica por médicos expertos en el área de Dermatología, Neurología y Genética. Algunas de las enfermedades con características similares de las que deberá diferenciarse:
- Incontinencia Pigmenbti.
- Neurofibromatosis.
- Esclerosis tuberosa.
- Síndrome de Waardenburg.
- Nevus depigmentado.
- Pitiriasis versicolor.
- Vitiligo.
- Piebaldismo.
Tratamiento
Es importante que estos pacientes reciban manejo con revisiones anuales desde la etapa pediátrica, pudiendo de este modo detectar a tiempo anomalías que pueden ser corregidas con cirugía temprana o rehabilitación física, dependiendo de las características de cada complicación. El manejo de las manchas de la piel generalmente no es específico, aunque el dermatólogo aconsejará una protección solar para evitar la exacerbación del contraste de las lesiones y disminuir el riesgo de complicaciones por la exposición solar.
Las complicaciones neurológicas, comenzando por las crisis convulsivas, requerirán de manejo con anticonvulsivos, aunque la respuesta de estos pacientes es variable, pudiendo requerir de manejo con cirugía en caso de no respuesta a los tratamientos convencionales. Larehabilitación está indicada a todos los pacientes con retraso mental o con disminución de tono muscular.
Referencia bibliográfica
- ↑ Orlow SJ. Congenital disorders of hipopigmentation. Semin Dermatol 1995;14:27-32.
Fuentes
- Llamos Paneque, A; Llamos Paneque, A; Casamajor Castillo, M. Hipomelanosis de Ito. [artículo en línea]. MEDISAN 2002;6(4). Disponible en: ¨bvs.sld.cu¨. Consultado: 16 de abril de 2012.
- Artículo: Hipomelanosis de Ito (Diagnóstico diferencial). Disponible en: ¨www.umm.edu¨. Consultado: 16 de abril de 2012.
- Articulo: Hipomelanosis de Ito (Universo médico). Disponible en: ¨universomedico.com.mx¨. Consultado: 16 de abril de 2012.
domingo, 4 de noviembre de 2012
Putrefaccion
a) Fase Cromática:
También llamada "colorativa". El primer síntoma de putrefacción que se presenta es la mancha verde abdominal.
La mancha verde se presenta en la fosa iliaca derecha para luego extenderse por todo el cuerpo del occiso ya que con el transcurso de las horas que se inicia a las 24 horas o 48 horas después de la muerte la coloración verdosa se torna pardo negruzca eso dependerá de las condiciones a las cuales el cadáver se encuentra expuesto y que puede durar varios días.
Ahora cabe decir el proceso por el cual la "mancha" es de color verde se debe a la actividad producida por el acido sulfhídrico (HS), generada éste por la descomposición de los tejidos, que sobre la hemoglobina sanguínea más la presencia del oxígeno del aire trae como resultado la presencia de sulfohemoglobina (es la hemoglobina sanguínea oxidada que se transforma en pigmento) de coloración verdosa en presencia de aire. Además se tiene como manifestación primera en la fosa iliaca derecha (parte abdominal) debido a que los fenómenos de la putrefacción se inician en el ciego (parte del intestino grueso), siendo el lugar en donde encontramos la presencia de la flora intestinal (bacterias gran positivas y gran negativas).Cabe decir que, la mancha verdosa en el lugar en donde se presente se evidenciará la mayor contaminación. Así por ejemplo: si es que la mancha verdosa se presentará en la parte alta del pecho y cuello producto de una muerte por sumersión el médico legista podrá certificar la mayor presencia de contaminación en dicha parte debido a que los gérmenes o microbios que produjeron la descomposición orgánica penetraron las vías respiratorias.
b) Fase Enfisematoso (dura aprox. un par de semanas): También llama Fase de "Hinchazón o Edema o de Desarrollo Gaseoso". Aquí es el resultado de la acción de los microbios anaerobios productores de gases, es decir, es la producción de gases en el cuerpo por la actividad de las bacterias anaeróbicas. Este periodo se caracteriza por la presencia de gases, los mismos que van a originar el abombamiento y la desfiguración de las partes del muerto (pérdida de los rasgos faciales que impide el reconocimiento por el rostro). Lo que se puede encontrar en esta fase es: vesículas cutáneas gaseosas, distensión voluminosa del abdomen, de la vulva y del escroto, y la red venosa superficial. Las vesículas cutáneas gaseosas, son ampollas, bolsas que localizan en la epidermis de la piel llenas de fluidos, las cuales ante el desalojamiento o rompimiento de éstas van a generar el desprendimiento de la epidermis, es decir, la formación de grandes ampollas de líquido maloliente que drena en sentido gravitatorio. La distensión voluminosa del abdomen, vulva y escroto, se debe a la capacidad de distensión (estiramiento violento de los tejidos, membranas o tendones) del tegumento (tejido, capa, recubrimiento) de esta región que llegan a adquirir volúmenes verdaderamente monstruosos. La red venosa superficial, se debe a que la linfa (sangre) es encaminada hacia la periferia por la circulación post mortem (después de la muerte), debido a la contracción del ventrículo izquierdo, como resultado del rigor mortis (rigidez cadavérica) por un lado, mientras que por otro lado, la presión que los gases putrefactivos ejercen desde las cavidades esplácnicas trayendo como producto que la red vascular superficial queda rellena de la sangre cadavérica y se marca a través de la piel en un color rojizo debido a la trasudación(sudar ligeramente) e imbibición(impregnarse) de la hemoglobina.
c) Fase Colicuativa (dura aprox. entre 8 a 10 meses): También llamada periodo de "Licuefacción". Se refiere al proceso de licuefacción (por el cual un gas se transforma en líquido) de los tejidos blandos, en especial consideración de tejidos de las partes bajas al principio y de las superiores posteriormente, es decir, que los gases se van escapando y el cuerpo disminuye de volumen trayendo como consecuencia el hundimiento de los tejidos, o en otras palabra, el cuerpo se convierte en una sustancia líquida. Así también cabe decir que las añadiduras o apéndices de la piel como uñas y pelos se desprenden en esta fase Las flictenas violáceas cargadas de líquido sanioso, de mal olor, se debe a la formación de ampollas o bolsas (vesículas) que tienen un líquido seroso fétido producto de la descomposición orgánica, trayendo consigo el desprendimiento de la epidermis de la dermis por reblandecimiento(lesión de los tejidos orgánicos, caracterizada por la disminución de su consistencia natural). El color verde negruzco, se debe a la presencia de mayor descomposición orgánica en diferentes partes del cadáver a medida que el tiempo transcurre.es decir las vísceras van formando una masa anatómicamente indiferenciada estando constituida por materia negruzca.
d) Fase Reductiva: También llamada "Reducción esquelética". En esta fase se presenta una total putrefacción, quedando sólo restos óseos. La transformación o desaparición de partes blandas, se debe a que las partes blandas del occiso con el transcurso del tiempo (aprox. hasta un extremo de 5años) va pereciendo su existencia, aunque cabe decir que mientras se llega a su esqueletización hay aún elementos que se rehúsan a desaparecer debido a su mayor resistencia frente a otras partes del cadáver, permitiendo que el esqueleto se encuentre adherido durante este periodo como lo es, el tejido fibroso, los ligamentos y los cartílagos, aunque a finales de todo lleguen a destruirse.
b) Fase Enfisematoso (dura aprox. un par de semanas): También llama Fase de "Hinchazón o Edema o de Desarrollo Gaseoso". Aquí es el resultado de la acción de los microbios anaerobios productores de gases, es decir, es la producción de gases en el cuerpo por la actividad de las bacterias anaeróbicas. Este periodo se caracteriza por la presencia de gases, los mismos que van a originar el abombamiento y la desfiguración de las partes del muerto (pérdida de los rasgos faciales que impide el reconocimiento por el rostro). Lo que se puede encontrar en esta fase es: vesículas cutáneas gaseosas, distensión voluminosa del abdomen, de la vulva y del escroto, y la red venosa superficial. Las vesículas cutáneas gaseosas, son ampollas, bolsas que localizan en la epidermis de la piel llenas de fluidos, las cuales ante el desalojamiento o rompimiento de éstas van a generar el desprendimiento de la epidermis, es decir, la formación de grandes ampollas de líquido maloliente que drena en sentido gravitatorio. La distensión voluminosa del abdomen, vulva y escroto, se debe a la capacidad de distensión (estiramiento violento de los tejidos, membranas o tendones) del tegumento (tejido, capa, recubrimiento) de esta región que llegan a adquirir volúmenes verdaderamente monstruosos. La red venosa superficial, se debe a que la linfa (sangre) es encaminada hacia la periferia por la circulación post mortem (después de la muerte), debido a la contracción del ventrículo izquierdo, como resultado del rigor mortis (rigidez cadavérica) por un lado, mientras que por otro lado, la presión que los gases putrefactivos ejercen desde las cavidades esplácnicas trayendo como producto que la red vascular superficial queda rellena de la sangre cadavérica y se marca a través de la piel en un color rojizo debido a la trasudación(sudar ligeramente) e imbibición(impregnarse) de la hemoglobina.
c) Fase Colicuativa (dura aprox. entre 8 a 10 meses): También llamada periodo de "Licuefacción". Se refiere al proceso de licuefacción (por el cual un gas se transforma en líquido) de los tejidos blandos, en especial consideración de tejidos de las partes bajas al principio y de las superiores posteriormente, es decir, que los gases se van escapando y el cuerpo disminuye de volumen trayendo como consecuencia el hundimiento de los tejidos, o en otras palabra, el cuerpo se convierte en una sustancia líquida. Así también cabe decir que las añadiduras o apéndices de la piel como uñas y pelos se desprenden en esta fase Las flictenas violáceas cargadas de líquido sanioso, de mal olor, se debe a la formación de ampollas o bolsas (vesículas) que tienen un líquido seroso fétido producto de la descomposición orgánica, trayendo consigo el desprendimiento de la epidermis de la dermis por reblandecimiento(lesión de los tejidos orgánicos, caracterizada por la disminución de su consistencia natural). El color verde negruzco, se debe a la presencia de mayor descomposición orgánica en diferentes partes del cadáver a medida que el tiempo transcurre.es decir las vísceras van formando una masa anatómicamente indiferenciada estando constituida por materia negruzca.
d) Fase Reductiva: También llamada "Reducción esquelética". En esta fase se presenta una total putrefacción, quedando sólo restos óseos. La transformación o desaparición de partes blandas, se debe a que las partes blandas del occiso con el transcurso del tiempo (aprox. hasta un extremo de 5años) va pereciendo su existencia, aunque cabe decir que mientras se llega a su esqueletización hay aún elementos que se rehúsan a desaparecer debido a su mayor resistencia frente a otras partes del cadáver, permitiendo que el esqueleto se encuentre adherido durante este periodo como lo es, el tejido fibroso, los ligamentos y los cartílagos, aunque a finales de todo lleguen a destruirse.
viernes, 2 de noviembre de 2012
martes, 28 de agosto de 2012
martes, 31 de julio de 2012
Afta
"Me salió un fuego" o "tengo calor al estómago", son expresiones comúnmente utilizadas por las personas cuando tienen un afta. Aunque es una patología común, que ha sufrido por lo menos un 50% de la población, aún no se sabe mucho sobre ella.
El afta es una úlcera oral recurrente, una lesión que aparece en el interior de la boca y provoca un intenso dolor. Su origen aún es desconocido, sin embargo, las últimas investigaciones afirman que podría tratarse de una reacción inmunológica, es decir, que el propio organismo destruye el tejido.
De acuerdo con el odontólogo Eduardo Aguilera, "el afta sería de etiología autoinmune, inmunológicamente mediada, de hecho, se ha visto anti-anticuerpos en las bases superficiales del afta. Eso significa que el organismo está reaccionando frente a sí mismo".
Hay personas que son más susceptibles a producir aftas, y por lo tanto, responden con más facilidad a algunos agentes desencadenantes, como traumatismos (heridas, mordeduras), bacterias, alimentos cálidos (chocolates, nueces, maní, etc) e incluso al estrés.
Suele confundirse el afta con el herpes, sin embargo, ambas afecciones difieren en su origen y ubicación. El herpes es una lesión de origen viral que suele aparecer entre la mucosa y la piel de los labios, mientras que el afta no es causada por un virus y aparece generalmente en la mucosa oral a nivel de los carrillos (mejilla interna), dorso de la lengua, encías y paladar blando.
Según el odontólogo "la úlcera recurrente oral generalmente no surge en el paladar duro o en la cara ventral de la lengua, por lo tanto, cuando se ven lesiones en estas zonas hay que sospechar, porque puede tratarse de otra patología, como un cáncer, eritema multiforme, etc".
Otra característica que diferencia a las aftas de otras patologías bucales es que su duración es de una o dos semanas y luego desaparecen en forma espontánea.
Aftas pequeñas y grandes
Existen tres clases de lesiones aftosas o úlceras recurrentes orales. La más común es el afta menor, que no supera los seis milímetros de diámetro. Pueden aparecer una o varias en diferentes regiones de la boca simultáneamente.
Existen tres clases de lesiones aftosas o úlceras recurrentes orales. La más común es el afta menor, que no supera los seis milímetros de diámetro. Pueden aparecer una o varias en diferentes regiones de la boca simultáneamente.
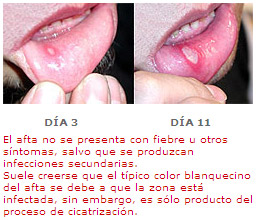
También están las aftas mayores, que tienen más de seis milímetros de diámetro y generalmente no se dan más de dos al mismo tiempo. Por último, existe la forma herpética de afta, que tiene una forma similar a un herpes, ya que es multiforme, es decir, erupciona en muchos puntitos, varias lesiones pequeñas que surgen en una zona localizada de la mucosa.
Con o sin tratamiento el afta debe desaparecer en forma espontánea en un máximo de 14 días. Por lo tanto, los medicamentos sólo tienen como fin tratar los síntomas, es decir, aliviar el dolor.
A lo largo del tiempo han surgido diversos fármacos para combatir esta afección. Los más antiguos y conocidos son la miel de bórax y el azul de metileno. ¿Quién no anduvo alguna vez con la lengua y los dientes teñidos de un color morado intenso que no salía con nada? De acuerdo a Eduardo Aguilera, "estos productos sólo cubren la zona afectada para aislarla de elementos irritantes, pero su efecto terapéutico es escaso ".
Actualmente para calmar el dolor se recetan anestésicos tópicos y se aconseja evitar el consumo de alimentos ácidos que irriten más la zona. También se recomienda usar antisépticos bucales, porque entre más bacterias en la boca tenga una persona con aftas, mayor será la irritación.
En caso de un afta mayor, además se indica la aplicación de corticoides locales, que si bien no mejoran la lesión, acortan su período de expresión. En el caso de las aftas herpéticas, si la zona afectada es muy amplia también se receta corticoides.
martes, 3 de julio de 2012
¿Como elegir la especialidad?
Siendo aun estudiante de medicina, pero cada vez más cerca de terminar el pregrado, cada vez comienza a aparecer con mas fuerza la palabra especialidad en mi mente.
Es típico que cada vez que conversas con alguien que sabe que estudias medicina te pregunta "¿y en que te vas a especializar?", y la típica respuesta es "todavía no sé", "tengo ideas, pero aun no estoy seguro en que especializarme", etc.
Sigue dando vuelta varias especialidades en mi cabeza, pero pienso que será en el internado cuando realmente me de cuenta que área es la que tengo más interés.
Mientras tanto, podría ser útil usar esta pequeña ayuda para guiarte un poco.
Es típico que cada vez que conversas con alguien que sabe que estudias medicina te pregunta "¿y en que te vas a especializar?", y la típica respuesta es "todavía no sé", "tengo ideas, pero aun no estoy seguro en que especializarme", etc.
Sigue dando vuelta varias especialidades en mi cabeza, pero pienso que será en el internado cuando realmente me de cuenta que área es la que tengo más interés.
Mientras tanto, podría ser útil usar esta pequeña ayuda para guiarte un poco.
domingo, 1 de julio de 2012
sábado, 30 de junio de 2012
domingo, 13 de mayo de 2012
Colposcopia
El colposcopio es una especie de microscopio o lente de aumento que permite visualizar a mayor tamaño los tejidos y que sirve para detectar lesiones tanto benignas como malignas a nivel de cuello, vagina, vulva, etc.
La colposcopía es un procedimiento médico consistente en la observación microscópica del epitelio cuello uterino, paredes vaginales así como entrada a la vagina, que permite identificar lesiones precancerosas con gran precisión.
Este procedimiento permite realizar con mayor exactitud y seguridad el Papanicolau o toma de biopsias ante la presencia de lesiones sospechosas en el cuello uterino.
La colposcopía no provoca dolor ni sangrado, se realiza en pocos minutos, es seguro, no requiere hospitalización y terminado el estudio, la paciente puede regresar a casa.
Indicaciones:
1.PAP (+) para células neoplásicas
2.Dos PAP atípicos o PAP sospechoso
3.Lesión sospechosa
4.Control de neoplasia tratada
domingo, 18 de marzo de 2012
jueves, 1 de marzo de 2012
sábado, 11 de febrero de 2012
Experiencia en la practica de átencion abierta en sapu de renca
Uno de los procesos que realizan la mayoría de los estudiantes de medicina en Chile es la practica de atención abierta (PAA), proceso que realiza el estudiante de forma opcional al aprobar los Ramos de medicina interna como cirugía, el objetivo es cumplir 160 horas en un servicio de salud publica, como sapu, consultorio, hospital, etc. Esto servirá mas adelante como puntos para el alumno que quiera postular a alguna de las becas de especialización.
En el momento que me decidí a hacer la PAA, comenze a buscar lugares para realizarla, mi idea fue siempre que después de realizar la PAA, tener la posibilidad de seguir ahí haciendo turnos en ese servicio.
Busque en lugares que tuviera gran afluencia de pacientes, de un complejidad intermiedia y cerca de mi casa. Así que en prioridad busque primero hospitales y luego sapu. Dentro de eso envíe cartas a distintos lugares, Hospital Barros luco, hospital san Juan de dios, sapu cerro novia, sapu renca y sapu pudahuel.
Al final de todo, ingrese al Sapu de Renca, y comenze mi practica el 9 de enero del 2012.
Al comenzar la practica, me di cuenta que eran mundo distinto al que estaba costumbrado en el hospital, ahí o existía análisis de sangre, imagenologia (ni radiogragia, ni ecodoppler, ni tac), solo se dispone de la historia clínica, examen físico y el criterio clínico.
En el sapu llega de todo, pero lo mas importante, es distinguir lo urgente de lo no urgente,lo grave de los banal,lo que se puede solucionar en el mismo servicio de lo que se necesita mas estudio de una posta que cuenta con mas herramientas.
De las patologías que mas se atienden en el servicio de urgencia, podría nombrar las gastroenteritis, gastritis, rinofaringitis, faringitis, amigdalitis pultasea, sindrome doloroso lumbar en todos los tipos, otitis media y externa aguda, síndrome coronario agudo, dacrioadenitis, dacriocititis, cuerpo extraño en el ojo, infeccion tracto urinario, hiperglicemia, lipotimia, sincope, tendinitis, crisis asmática, nac ats I y II, heridas cortantes con necesidad de sutura, mordida de perro, picadura de insectos incluida araña del rincón, dermatitis alergica, reaccion alergica medicamentosa y alimenticia, abdomen agudo y dentro de estos apendicitis es el mas frecuente.
Otra cosa que me llamo la atención fue el horario el que hay mas paciente, dentro de las 4 semanas que estuve, los horarios que mas se atendía, era desde las 12:00-13:00, hasta alrededor de las 16:00.
Según mi punto de vista, fue una gran experiencia, vi a una gran cantidad de pacientes en poco tiempo, con un nivel de complejidad leve a moderada, aprendí a distinguir lo urgente de lo no urgente, conocí mas de medicamentos, técnica aséptica, técnicas de sutura, procedimientos en el reanimador, conocer muchos tipos de pacientes, etc, y lo mejor es que fue con un gran equipo de trabajo. La experiencia que se adquiere en un servicio de urgencia es impagable, recomiendo a toda persona que tenga la iniciativa de realizar la practica abierta que lo realize.
Suscribirse a:
Entradas (Atom)




